Ostéopathie & Vertiges : Conduite à tenir
- Yanis BOUDJAKDJI
- 28 mars
- 11 min de lecture
Dernière mise à jour : 29 mars
Introduction : vertige & ostéopathie
Dans cette publication, nous allons vous parler de la conduite à tenir d'un.e ostéopathe chez un patient qui présente des vertiges, donc comment vertige & ostéopathie sont associés
Qu'est ce qu'un vertige ?
Il s'agit d'une sensation erronée d'un mouvement par un.e patient.e qui perçoit que son environnement tourne autour de lui ou qu'il tourne lui même, ou encore qu'il se déplace latéralement alors qu'il est immobile. C'est un symptôme, pas une maladie en soi.
On distingue 2 grandes catégories :
Le Vrai Vertige : Sensation Rotatoire ou de déplacement, liée à un dysfonctionnement du système vestibulaire (Oreille Interne, Nerf Vestibulaire ou Noyaux Cérébraux)
Le Faux Vertige (Pseudo - Vertige) : sensation d'instabilité, de tête vide ou de malaise, sans rotation réelle, et plutôt d'origine non vestibulaire
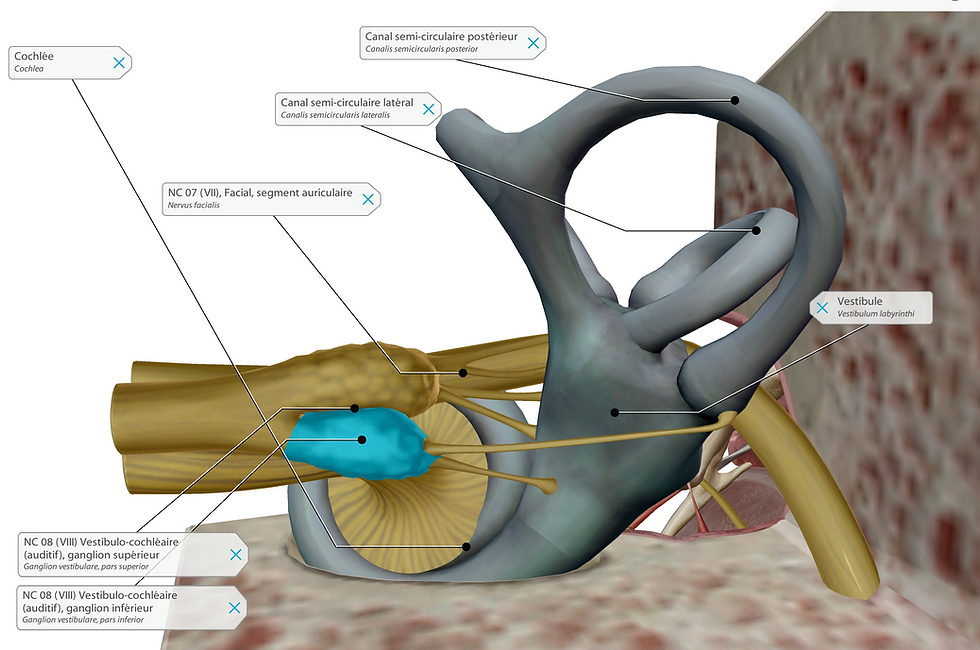
Le système Vestibulaire : Rappel Anatomique
C'est l'organe de l'équilibre situé dans l'oreille interne. Il comprend plusieurs éléments anatomiques qui informent le cerveau sur la position et les mouvements de tête
Structure | Rôle |
Labyrinthe (Vestibule + Cochlée) | Zone centrale de l'oreille interne ; le vestibule gère l'équilibre, la cochlée gère l'audition |
3 Canaux semi - circulaires | Détectent les rotations & inclinaisons de la tête dans les 3 dimensions de l'espace |
Utricule & Saccule | Détectent les accélérations et décélérations linéaires (Montée, Descente, Démarrage) |
Nerf Vestibulaire (VIII) | Transmet les informations de l'oreille interne vers le cerveau |
Noyaux vestibulaires (tronc cérébral) | Reçoivent et traitent les informations vestibulaires dans le cerveau |
Urgence & Signes d'alarme
Avant tout, il est indispensable d'écarter une urgence médicale.
Les signes d'alerte neurologiques suivants doivent conduire à une orientation urgente :
Terme Médical | Ce que ça signifie concrètement |
Dysphagie (Nerf XII) | Difficulté à avaler |
Dysarthrie (Nerfs V, VII & XII) | Trouble de la parole, mots mal articulés |
Dizziness | Difficulté à effectuer des gestes coordonnés |
Drop Attack | Chute soudaine sans perte de conscience |
Diplopie | Vision double |
Nausée | Envie de vomir associée au vertige |
Nystagmus | Oscillations involontaires des yeux |
Numbness | Engourdissement du visage ou du cou |
Les Types de Vrais Vertiges
Il est donc indispensable d'écarter une urgence médicale. Plusieurs questions clés guident cette évaluation :
Est ce que c'est la première fois que cela s'est produit ?
Combien de temps dure la crise ?
Le début a - t - il été brutal ou progressif ?
Quelle est l'intensité & la fréquence de la crise ?
Ces caractéristiques permettent d'orienter vers une pathologie spécifique avec 4 grands profils :
Type de vertige | Caractéristiques | Pathologies évoquées |
A — Grand vertige inaugural | • Crise unique, intense, dure 24 à 48h sans interruption • Impossible de rester debout • Début brutal | • AVC (accident vasculaire cérébral) • Névrite vestibulaire : inflammation du nerf vestibulaire, souvent d'origine virale, avec nausées et vomissements intenses |
B — Vertige inaugural transitoire | • Crise unique • Dure moins d'1 heure • Début brutal, puis disparition spontanée | • AIT (accident ischémique transitoire) : mêmes symptômes qu'un AVC mais réversibles |
C — Vertige positionnel bref | • Dure moins d'une minute • Très intense • Déclenché par un mouvement de la tête ou un changement de position • Le patient est normal entre les crises | • VPPB (Vertige Paroxystique Positionnel Bénin) : cause la plus fréquente de vertiges |
D — Vertige récurrent / chronique | • Crises répétées, plusieurs fois par semaine • Intensité modérée à forte • Durée de quelques minutes à 20 min • Sans chute systématique | • Maladie de Ménière : liée à une surpression des liquides de l'oreille interne (sans lien avec la tension artérielle) • Schwannome vestibulaire (neurinome du nerf VIII) • Migraine avec aura |
5. Vertige périphérique ou central ?
Cette distinction est fondamentale pour orienter le diagnostic et décider d'une éventuelle urgence.
Critère | Syndrome PÉRIPHÉRIQUE | Syndrome CENTRAL |
Origine | Oreille interne (vestibule) ou nerf vestibulaire (nerf VIII) | Noyaux vestibulaires dans le tronc cérébral ou le cerveau |
Intensité du vertige | Souvent très intense, rotatoire | Moins franc, plutôt instabilité et déséquilibre |
Nystagmus (mouvements des yeux) | Horizontal ou rotatoire, unidirectionnel (toujours dans le même sens), s'arrête à la fixation du regard, s'épuise | Vertical ou multidirectionnel, ne s'arrête pas à la fixation du regard, non épuisable |
Signes auditifs associés | Fréquents : acouphènes, baisse d'audition (car vestibule proche de la cochlée) | Rares — si présents, associés à d'autres signes neurologiques |
Signes neurologiques | Absents (signes neuro-végétatifs : nausées, sueurs, pâleur) | Présents : paralysie faciale, trouble de la parole, vision double, difficultés motrices |
Tests posturaux (Romberg, Index, Fukuda) | Déviations augmentées quand les yeux sont fermés ; tout dévie du côté atteint (syndrome HARMONIEUX) | Déviations non accentuées par la fermeture des yeux ; signes incohérents (syndrome DYSHARMONIEUX) |
Head Impulse Test | Positif : le regard glisse puis rattrape (saccade de rattrapage) | Normal (test négatif) |
Pathologies concernées | • VPPB • Névrite vestibulaire • Maladie de Ménière • Labyrinthite • Neurinome du VIII • Fracture du rocher | • AVC / AIT • Sclérose en plaques (SEP) • Tumeur de la fosse postérieure • Insuffisance vertébro-basilaire • Migraine • Iatrogénie médicamenteuse |
6. Examen clinique du patient vertigineux
L'examen clinique permet de confirmer les hypothèses de l'interrogatoire. Il comprend plusieurs étapes réalisées les yeux ouverts puis fermés.
6.1 Tests posturaux (patient debout)
Test | Description | Ce qu'on cherche |
Romberg | Patient debout, pieds joints, bras le long du corps. On observe d'abord les yeux ouverts, puis fermés. | Oscillations latéralisées, pouvant entraîner la chute. Aggravées yeux fermés en cas d'atteinte vestibulaire ou proprioceptive. |
Manœuvre des index | Patient assis ou debout, bras tendus à 90°, index pointés vers ceux du praticien. On observe yeux ouverts puis fermés. | Déviation latérale vers le côté atteint, aggravée yeux fermés (atteinte vestibulaire ou proprioceptive). |
Test de Fukuda | Yeux fermés, bras tendus en avant, le patient marche sur place pendant environ 50 pas. | Test positif si rotation sur soi-même (> 45°) vers le côté atteint. Confirme une atteinte vestibulaire. |
Épreuve doigt-nez | Le patient touche alternativement son nez et le doigt du praticien, yeux ouverts puis fermés. | Normal en cas d'ataxie vestibulaire. Si perturbé, orienter vers une atteinte cérébelleuse. |
Étude de la marche | 3 pas en avant, 3 pas en arrière, yeux fermés. En espace restreint : test de Fukuda. | Déviation latérale yeux fermés ; en ouvrant les yeux, le patient corrige et fait une trajectoire en zigzag (dite « en sapin »). |
6.2 Examen du nystagmus
Le nystagmus est un mouvement involontaire, rythmique et conjugué des yeux. Il peut être observé spontanément ou déclenché par certaines positions de la tête. Chaque oscillation comporte une phase lente (dans un sens) et une phase rapide (en sens inverse).
Caractéristique | Nystagmus PÉRIPHÉRIQUE | Nystagmus CENTRAL |
Direction | Horizontal ou rotatoire (jamais vertical) | Vertical, horizontal ou rotatoire |
Sens | Unidirectionnel (toujours dans le même sens) | Multidirectionnel (change de direction selon le regard) |
Fixation du regard | Disparaît ou diminue quand le patient fixe un point | Persiste malgré la fixation du regard |
Épuisement | S'épuise (disparaît après quelques secondes) | Non épuisable (persiste) |
6.3 Autres examens cliniques essentiels
• Examen otologique : recherche d'acouphènes, baisse d'audition, sensation d'oreille pleine ou bouchée → oriente vers une atteinte périphérique (Ménière, labyrinthite…)
• Prise de tension artérielle allongé puis debout : si la tension ne remonte pas après 1 minute debout → hypotension orthostatique (faux vertige)
• Examen des nerfs crâniens (recherche de signes d'AVC ou d'AIT) :
– Nerf II : champ visuel (vision de côté, scotome ?)
– Nerfs III, IV, VI : oculomotricité (suivi du doigt du praticien)
– Nerf V : sensibilité du visage, force de morsure
– Nerf VII : symétrie du visage, capacité à gonfler les joues
– Nerf VIII : audition (conduction osseuse et aérienne)
– Nerf IX/XII : déglutition, motricité de la langue
• Head Impulse Test (HIT) : le praticien tourne rapidement la tête du patient à 45° et observe les yeux. Une saccade de rattrapage signe une atteinte périphérique.
• Test of Skew : on cache alternativement chaque œil et on observe si un œil dévie. Une déviation verticale oriente vers une atteinte centrale.
• Examen cervical : positions difficiles (extension, rotation) pour rechercher un VPPB ou des vertiges cervicogéniques.
6.4 Différencier les 3 types d'ataxie (troubles de l'équilibre)
Test | Ataxie PROPRIOCEPTIVE | Ataxie VESTIBULAIRE | Ataxie CÉRÉBELLEUSE |
Romberg | Oscillations tous sens, aggravées yeux fermés, risque de chute | Oscillations latéralisées, aggravées yeux fermés, risque de chute | Oscillations tous sens, NON aggravées yeux fermés, pas de chute — le patient écarte les pieds pour s'équilibrer |
Manœuvre des index | Chute d'une main, aggravée yeux fermés, corrigée à la réouverture | Déviation latéralisée, aggravée yeux fermés, corrigée à la réouverture | Aucun trouble notable |
Doigt-nez | Mauvais départ, arrive bien, perturbé yeux fermés | Normal | Bon départ, arrive mal (dysmétrie), va trop loin (hypermétrie), rattrapage sous contrôle visuel insuffisant |
Marche | Démarche talonnante, majorée yeux fermés, demi-tour instable | Déviation latéralisée (même côté que Romberg), corrigée par la vue | Démarche ébrieuse, grands pas, bras écartés, non modifiée par la fermeture des yeux |
Mouvements répétitifs rapides | Normal | Normal | Difficile voire impossible (adiadococinésie) |
7. Principales pathologies à l'origine de vertiges
7.1 Syndrome vestibulaire PÉRIPHÉRIQUE
A. VPPB — Vertige Paroxystique Positionnel Bénin
Le VPPB est la cause la plus fréquente de vertiges. Il est dû à la migration de cristaux d'otolithes (petites particules calcaires) depuis leur logement normal vers les canaux semi-circulaires de l'oreille interne, perturbant ainsi la perception de l'équilibre.
• Crise très courte : moins de 30 secondes
• Intense et rotatoire, déclenchée par un mouvement précis de la tête (se lever, s'allonger, tourner la tête)
• Le patient est parfaitement normal entre les crises
• Parfois accompagné de nausées
• Population plus touchée : femmes de plus de 50 ans, antécédents de dyslipidémie ou d'ostéoporose
• Diagnostic confirmé par la manœuvre de Dix-Hallpike (voir encadré ci-dessous)
• Traitement : manœuvre libératrice d'Epley ou de Sémont, réalisée par un ORL ou un kinésithérapeute spécialisé
⚠️ Manœuvre de Dix-Hallpike : Patient assis sur la table d'examen, tête tournée à 45° du côté à tester. Le praticien allonge rapidement le patient en maintenant la tête tournée, légèrement en extension (20-30° en arrière). La position est maintenue 30 à 60 secondes. Test positif si apparition d'un nystagmus et d'un vertige.
B. Névrite vestibulaire
La névrite vestibulaire est une inflammation du nerf vestibulaire, le plus souvent d'origine virale (suite à une grippe, une rhinopharyngite, etc.).
• Grand vertige inaugural : crise unique, très intense, dure de 24 à 48 heures
• Impossible de rester debout, avec nausées et vomissements importants
• Pas de signes auditifs (pas d'acouphènes ni de surdité)
• Syndrome vestibulaire harmonieux
• Régresse progressivement en quelques jours à semaines
• Traitement : antiviraux ou antibiotiques selon la cause ; rééducation vestibulaire ensuite
C. Maladie de Ménière
La maladie de Ménière est une maladie chronique de l'oreille interne, liée à une augmentation de pression des liquides endolymphatiques dans le labyrinthe. Elle ne touche que les adultes et évolue souvent par poussées.
• Triade caractéristique : vertiges + acouphènes + baisse d'audition unilatérale
• Sensation d'oreille pleine ou bouchée (comme si on avait un coquillage sur l'oreille)
• Crises récurrentes d'intensité modérée, durent quelques minutes à quelques heures
• Fréquence variable : d'une crise par an à plusieurs par semaine
• La maladie peut devenir chronique et évoluer vers une instabilité permanente
• Peut être associée à des cervicalgies ou céphalées à long terme
• Maladie peu connue, souvent mal prise en charge (diagnostic d'élimination)
D. Labyrinthite
La labyrinthite est une infection du labyrinthe (oreille interne) d'origine virale ou bactérienne, souvent consécutive à des otites répétées.
• Étourdissements intenses et brutaux, pendant toute la durée de l'infection
• Accompagnés d'acouphènes et parfois de perte d'audition
• Possibilité de fièvre en cas d'infection bactérienne
• Traitement : antiviraux ou antibiotiques
⚠️ Il faut toujours rechercher un contexte infectieux (otite, angine, rhinite) dans les 15 jours précédant l'apparition des vertiges.
E. Neurinome du nerf VIII (Schwannome vestibulaire)
Le neurinome du VIII est une tumeur bénigne qui se développe sur la gaine du nerf vestibulaire, comprimant progressivement les structures voisines.
• Évolution lente et progressive
• Perte d'audition lente et progressive d'un côté
• Acouphènes, sensation de plénitude de l'oreille
• Vertiges récurrents d'intensité variable, pas toujours positionnels
• Céphalées (signe d'une pression intracrânienne augmentée)
• Parfois engourdissement ou paralysie du visage (compression des nerfs voisins)
• Diagnostic par IRM — prise en charge neurochirurgicale ou radiochirurgicale
F. Fracture du rocher
• Traumatisme crânien sévère ou choc à la tête
• Instabilité résiduelle post-traumatique possible
• Perte d'audition, acouphènes
• Bilan radiologique (radio, voire IRM cérébrale) indispensable
G. Vertiges cervicogéniques
Ces vertiges, encore controversés scientifiquement, seraient liés à une mauvaise proprioception cervicale (information positionnelle de la colonne cervicale).
• Impression de rotation, déséquilibre, désorientation
• Associés à des douleurs cervicales et une perte de mobilité du cou (± céphalées)
• Aucun mécanisme physiopathologique clairement démontré
• Diagnostic retenu uniquement après exclusion de toute autre cause
• Tests : Cervical Torsion Test, Joint Position Sense Assessment (test avec lampe frontale)
7.2 Syndrome vestibulaire CENTRAL
Les syndromes vestibulaires centraux sont moins typiques et souvent plus difficiles à identifier. Le vertige est moins net, souvent accompagné de signes neurologiques variés.
A. AVC (Accident Vasculaire Cérébral)
• Grand vertige inaugural, brutal, intense
• Associé à des céphalées et des signes neurologiques centraux déficitaires
• Exemples : ptosis (paupière tombante), paralysie hémi-faciale, vision altérée, langue paralysée, dysphagie, difficulté à parler
🚨 Intervention dans les 6 heures pour optimiser la récupération. Toute séquelle non récupérée dans les 6 mois sera difficile à corriger.
B. AIT (Accident Ischémique Transitoire)
• Vertige inaugural bref (moins d'une heure), brutal
• Signes neurologiques transitoires (disparaissent spontanément)
• Contexte vasculaire (facteurs de risque cardiovasculaires)
• L'AIT est un signal d'alarme fort d'un AVC imminent → bilan urgent
C. Dissection artérielle cervicale ou vertébrale
• Douleur unilatérale à la tête ou au cou (carotide = antérieure, vertébrale = postérieure)
• Acouphènes, vertiges récents
• Syndrome de Wallenberg ou syndrome Claude Bernard-Horner possibles
• Paralysie des nerfs crâniens
• Population à risque : maladies héréditaires du tissu conjonctif, HTA, contraception orale, grossesse, post-partum, traumatismes cervicaux répétés (manipulations, sports de contact)
🚨 La dissection cervicale est une urgence. Tester systématiquement la force motrice et les réflexes ostéotendineux.
D. Insuffisance vertébro-basilaire
• Vertiges positionnels avec signes neurologiques minimes (à rechercher attentivement)
• Souvent chez des patients âgés avec facteurs de risque cardiovasculaires
E. Sclérose en plaques (SEP)
• Vertiges, troubles de l'équilibre et chutes
• Troubles visuels (névrite optique)
• Douleurs dans les membres (atteinte des nerfs périphériques)
• Évolution par poussées et rémissions
• Touche plus fréquemment les femmes jeunes (entre 25 et 35 ans, ratio 3 femmes / 1 homme)
F. Migraine avec aura
• Douleur unilatérale (hémicrânie), pulsatile, intense
• Nausées allant vers des vomissements (qui soulagent)
• Précédée d'auras possibles : troubles visuels (phosphènes, scotomes), sensoriels
• Durée : 4 à 72 heures
• Les auras peuvent comporter un nystagmus dans les formes migraineuses avec syndrome vestibulaire
⚠️ Détecter l'aura (signes précurseurs) permet de prendre un traitement médicamenteux avant l'installation de la crise de migraine.
G. Iatrogénie médicamenteuse
Certains médicaments sont toxiques pour le nerf vestibulaire (nerf VIII) ou perturbent le système nerveux central, provoquant des vertiges :
• Anti-inflammatoires non stéroïdiens (AINS)
• Antalgiques forts (opioïdes, morphiniques)
• Médicaments contre l'hypertension artérielle (risque d'hypotension orthostatique)
• Statines (médicaments contre le cholestérol) : peuvent provoquer myalgies et arthralgies
Toujours vérifier les médicaments en cours (Vidal) lors de l'interrogatoire
10. Tableau récapitulatif des syndromes vestibulaires
Avec signes auditifs | Sans signes auditifs |
Atteinte PÉRIPHÉRIQUE : | Atteinte CENTRALE : |
• Maladie de Ménière : crise + acouphènes + oreille pleine • Neurinome du VIII : céphalées + perte audition progressive • Traumatisme du rocher • Otospongiose • Labyrinthite : acouphènes • VPPB • Névrite vestibulaire (suite à un virus ORL) • Autres pathologies ORL | • Tumeur de la fosse postérieure du cervelet • Insuffisance vertébro-basilaire • SEP (syndrome pyramidal) • AIT • AVC • Iatrogénie médicamenteuse • HTIC (hypertension intracrânienne)
|
11. Orientation et prise en charge — Rôle de l'ostéopathe
L'ostéopathe n'est pas prescripteur et ne traite pas directement les causes médicales des vertiges. Son rôle est d'identifier, orienter et participer à la prise en charge globale du patient.
11.1 Quand réorienter vers un médecin ou spécialiste ?
🚨 Toujours réorienter en urgence en cas de signes neurologiques, d'AVC suspect, de dissection artérielle, de 5D+3N positifs ou de Head Impulse Test normal avec nystagmus persistant.
• Dysfonction artérielle cervicale ou insuffisance vertébro-basilaire
• Syndrome vestibulaire central (AVC, SEP, AIT)
• Tout premier épisode de grand vertige inaugural
11.2 Diagnostics fonctionnels ostéopathiques possibles
En cas de vertiges sans cause organique identifiée ou en complément d'un traitement médical, les zones d'intérêt ostéopathique incluent :
• Cervicales (C0-C2 notamment)
• Complexe de l'épaule et membres supérieurs
• Loge vasculo-nerveuse cervicale (LVC)
• Crâne
• Rachis dorsal et lombaire
• Diaphragme et cage thoracique
• Bassin et ceinture pelvienne
• Viscéral (sphère haute ++)
• Côtes, membres inférieurs
📅 Prenez rendez-vous dans l’une de nos cliniques Ostéo Mouvement au Québec ou en France pour un suivi adapté à votre motif
Québec - Longueuil
Alessandro Maestroni, Ostéopathe D.O., Massothérapeute et Formateur Clinique
Jolyan Chagnon, finissante en ostéopathie – École ENOSI
1736 boulevard Marie-Victorin Longueuil (QC) J4G 1A5
Téléphone : (438) 809-6776
France
Yanis Boudjakdji, Ostéopathe D.O.
Body Gear Center : 49 ter avenue de l’Europe, 95330 Domont
Cabinet d’Ostéopathie des Buchettes 3 Rue des Buchettes, 95100 Argenteuil
Cloé Vermeulen, Ostéopathe D.O
Cabinet d’ostéopathie : Chaumont 11 Rue de Chaumont, 75019 Paris
Camille Desplanques, Ostéopathe D.O.
Cabinet Paramédical : Rez-de-chaussée 148 Rue de la Station, 95130 Franconville
Par Alessandro Maestroni, Ostéopathe D.O. et massothérapeute avec la participation de Yanis Boudjakdji, Ostéopathe D.O. chez Ostéo Mouvement, Jolyan Chagnon, finissante en ostéopathie (ENOSI), Cléo Vermeulen, Ostéopathe D.O. et Camille Desplanque, Ostéopathe D.O.
Consultez-les dans nos cliniques Ostéo Mouvement au Québec (Longueuil) et en France (Domont, Argenteuil, Paris 19e et Franconville).et Paramédical : Rez-de-chaussée, 148 Rue de la Station, 95130 Franconville













Commentaires